مقدمه
وقتی دردی شدید و طاقتفرسا در دندان شروع میشود که حتی با مسکنهای معمول نیز بهبود نمییابد و خواب و خوراک را از فرد میگیرد، معمولاً نشانهای جدی از یک مشکل عمیق در ساختار دندان است: نیاز به درمان ریشه یا عصبکشی دندان.
بسیاری از مردم از ترس درد یا عوارض جانبی، عصبکشی را به تعویق میاندازند، در حالی که این پروسه حیاتیترین درمان برای نجات دندانی است که توسط عفونت داخلی (پالپ) تهدید میشود. عصبکشی، که در اصطلاح علمیتر درمان ریشه نامیده میشود، زمانی انجام میگیرد که پالپ (عصب و عروق خونی داخل دندان) دچار التهاب، عفونت یا آسیبدیدگی شدید شده باشد. این آسیبدیدگی میتواند در اثر عواملی مانند پوسیدگی عمیق، بیماریهای پیشرفته لثه، ضربه خوردن به دندان و یا عدم رعایت بهداشت مناسب به وجود آمده باشد.
هدف اصلی درمان ریشه دندان ساده و در عین حال بسیار مهم است: حذف کامل عفونت و عصب آسیبدیده از کانالهای ریشه و پر کردن دقیق آن با مواد مخصوص (گوتاپرکا). این کار نهتنها درد را به طور کامل از بین میبرد، بلکه جلوی آسیبهای جدیتر مانند گسترش عفونت به استخوان فک، تشکیل آبسه و در نهایت، نیاز به کشیدن دندان را میگیرد. در واقع، یک دندان عصبکشی شده و روکششده میتواند برای مدت طولانی در دهان باقی بماند و عملکرد طبیعی داشته باشد.
در این مقاله جامع، ما به تفصیل بررسی خواهیم کرد که چه زمانی باید به عصب کشی دندان فکر کنیم (علائم)، مراحل دقیق این پروسه چگونه است، و مهمتر از همه، چه مراقبتهایی برای تضمین دوام دندان پس از درمان ضروری است.
پالپ دندان چیست و چرا عفونت می کند؟
برای درک کامل ضرورت درمان ریشه، ابتدا باید با ساختار داخلی دندان و نقش پالپ آشنا شویم. دندان ما از سه لایه اصلی تشکیل شده است:
- مینا (Enamel): خارجیترین و سختترین لایه که دندان را در برابر آسیبهای فیزیکی محافظت میکند.
- عاج (Dentin): لایه زیرین مینا که نرمتر بوده و از طریق لولههای میکروسکوپی به پالپ متصل است.
- پالپ (Pulp): درونیترین بخش دندان که حاوی تمام اعصاب، عروق خونی و بافت همبند است. این بخش در واقع قلب زنده دندان محسوب میشود و وظیفه تغذیه و حسپذیری دندان را بر عهده دارد.
چگونه پالپ دچار آسیب و عفونت میشود؟
زمانی که پوسیدگی دندان پیشرفت کرده و از لایههای سخت مینا و عاج عبور میکند، به ناحیه پالپ میرسد. این ناحیه که مملو از عروق و عصب است، به دلیل ورود باکتریها و مواد غذایی، دچار التهاب شدید (Pulpitis) و سپس عفونت میشود. دلایل اصلی آسیب به پالپ شامل موارد زیر است:
- پوسیدگی پیشرفته: شایعترین علت، سوراخ شدن دندان بر اثر پوسیدگی است که راه را برای باکتریها به پالپ باز میکند.
- ترک یا شکستگی عمیق دندان: ضربه شدید یا سایش دندانها (Bruxism) میتواند باعث ایجاد ترکهایی شود که تا نزدیکی پالپ پیش رفته و راه نفوذ باکتری را فراهم میکند.
- آسیبهای فیزیکی (ضربه): حتی اگر دندان نشکند، ضربه شدید میتواند باعث التهاب داخلی عصب یا حتی مرگ پالپ شود.
- تکرار درمانهای دندانپزشکی: در برخی موارد، ترمیمهای بزرگ و مکرر روی یک دندان میتواند به مرور زمان به پالپ آسیب برساند.
هنگامی که پالپ دندان باز شده و عفونت میکند، دندانپزشک در این مرحله راهی جز درمان ریشه یا همان عصبکشی ندارد تا عفونت را برداشته و ساختار دندان را حفظ کند.
۱۰ نشانه قطعی که میگوید دندان شما نیاز به عصب کشی دارد!
شناسایی زودهنگام علائم نیاز به عصب کشی دندان بسیار حیاتی است، چرا که مراجعه به موقع میتواند از گسترش عفونت و نیاز به درمانهای پیچیدهتر جلوگیری کند. اگرچه تشخیص نهایی تنها پس از معاینه و بررسی عکس رادیوگرافی توسط دندانپزشک صورت میگیرد ، اما وجود یک یا چند مورد از علائم زیر میتواند نشاندهنده آسیب جدی به پالپ باشد:
- درد شدید و مداوم دندان: دردی که بهطور خودبهخودی شروع میشود و بدون عامل تحریککننده ادامه پیدا میکند، دردی که در طول شب تشدید میشود و باعث بیدار شدن فرد از خواب میشود و یا دردی که با مسکنها آرام نمیشود یا پس از مصرف مسکن موقتاً بهبود مییابد و به سرعت بازمیگردد.
- حساسیت طولانی مدت به گرما و سرما: در پوسیدگیهای سطحی، حساسیت به سرما یا گرما پس از چند ثانیه از بین میرود. اما در مواردی که آسیب به پالپ رسیده است حساسیت دندان پس از برداشتن محرک (آب سرد یا چای داغ) برای چند ثانیه ادامه پیدا کرده و تیر میکشد. این مورد، نشاندهندهی التهاب غیرقابل بازگشت پالپ است.
- درد در هنگام جویدن یا لمس دندان: زمانی که هنگام گاز گرفتن یا فشار آوردن روی دندان، درد یا ناراحتی شدید حس میشود، میتواند نشاندهندهی مرگ پالپ و قطع جریان خون به داخل آن باشد.
- تغییر رنگ دندان (تیرگی دندان): تیره یا خاکستری شدن یک دندان نسبت به دندان های مجاور که میتواند نشاندهنده ی مرگ پالپ (نکروز) و قطع جریان خون به داخل آن باشد.
- آبسه دندان و تورم لثه: وجود یک ورم، برجستگی چرکی (شبیه جوش) یا فیستول در لثه اطراف دندان آسیبدیده یا احساس مزه بد یا بوی نامطبوع از ناحیه لثه، که نشانهای از عفونت در ریشه دندان است.
- حساسیت به شیرینی: برخی افراد در صورت مصرف خوراکیهای شیرین مانند عسل یا خرما، برای چند ثانیه دچار تیر کشیدن دندان میشوند. این علامت نیز نیازمند بررسی توسط دندانپزشک است.
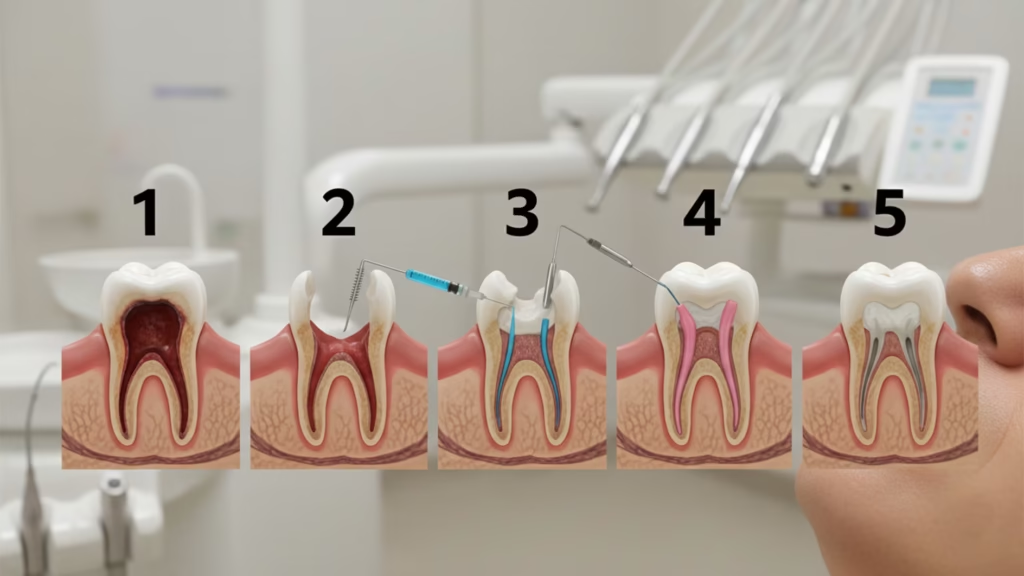
- درمان ریشه به صورت گام به گام در مطب:
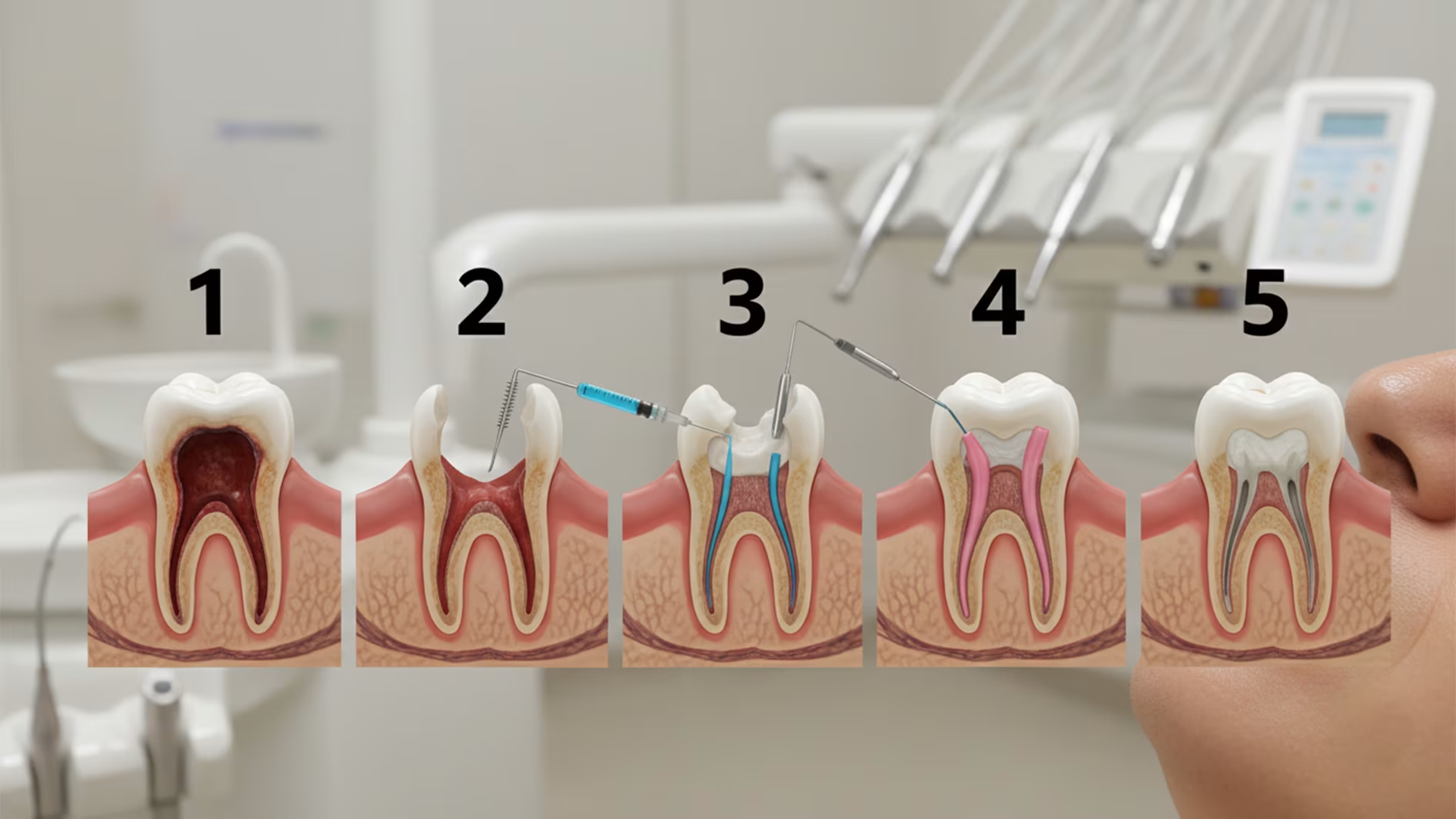
درمان ریشه یا عصبکشی یک پروسه دقیق دندانپزشکی است که معمولاً بسته به وسعت و شدت آسیب بین یک تا چند جلسه طول میکشد. این فرآیند با هدف نجات دندان از عفونت انجام میشود و شامل مراحل زیر است:
- عکسبرداری و بررسی اولیه: دندانپزشک ابتدا بیمار را ویزیت کرده و سپس برای تشخیص ابعاد دقیق آسیب، باید حتماً عکس رادیوگرافی دندانهای فرد را بررسی میکند. عکس رادیوگرافی، تعداد ریشهها و کانالهای دندان، عمق عفونت، و وسعت آسیب وارد شده به استخوان اطراف ریشه (در صورت آبسه) را مشخص میکند.
- بی حسی کامل: ناحیه اطراف دندان با تزریق موضعی بیحس میشود تا بیمار در طول درمان هیچ دردی احساس نکند. بیش از ۹۰٪ بیماران اظهار میکنند که فرآیند عصبکشی، پس از بیحسی، دردناک نیست. در صورت نوشیدن آب کافی پیش از تزریق، اثر بیحسی بهتر خواهد بود.
- جداسازی و ایجاد دسترسی به ریشه: دندانپزشک از یک ورقه نازک لاتکسی یا نایلونی به نام رابردم برای جداسازی دندان آسیبدیده از بقیه دهان استفاده میکند. این کار از ورود باکتریهای دهان به کانال ریشه و همچنین بلعیدن مواد ضدعفونیکننده توسط بیمار جلوگیری میکند. سپس با استفاده از ابزارهای دقیق (سری نوک تیز)، یک حفره کوچک در تاج دندان ایجاد میشود تا دندانپزشک به اتاقک پالپ و کانالهای ریشه دسترسی پیدا کند.
- تخلیه عصب و پاکسازی کانال ها: پالپ آلوده، ملتهب یا مرده به کمک ابزارهای تخصصی از کانالهای ریشه خارج میشود. کانالهای ریشه با دقت بسیار بالا و به وسیله فایلهای مخصوص و ابزارهای چرخشی تمیز شده و سپس به طور کامل با محلولهای ضدعفونیکننده (مانند هیپوکلریت سدیم) شستشو داده میشوند. این شستشوی شیمیایی اهمیت فوقالعادهای دارد. اگر این مرحله به درستی انجام نشود، عفونت ادامه یافته و احتمال شکست درمان و نیاز به درمان مجدد (Retreatment) یا حتی کشیدن دندان افزایش مییابد.
- پر کردن کانال ریشه با گوتاپرکا: پس از ضدعفونی کامل کانالها، حفرهها کاملاً خشک میشوند. سپس کانالها با مادهای مخصوص و پلاستیکی به نام گوتاپرکا (Gutta-percha) پر و سیل (آببندی) میشوند. این ماده غیر سمی، جایگزین عصب شده و از نفوذ مجدد باکتریها و ایجاد عفونت جدید جلوگیری میکند.
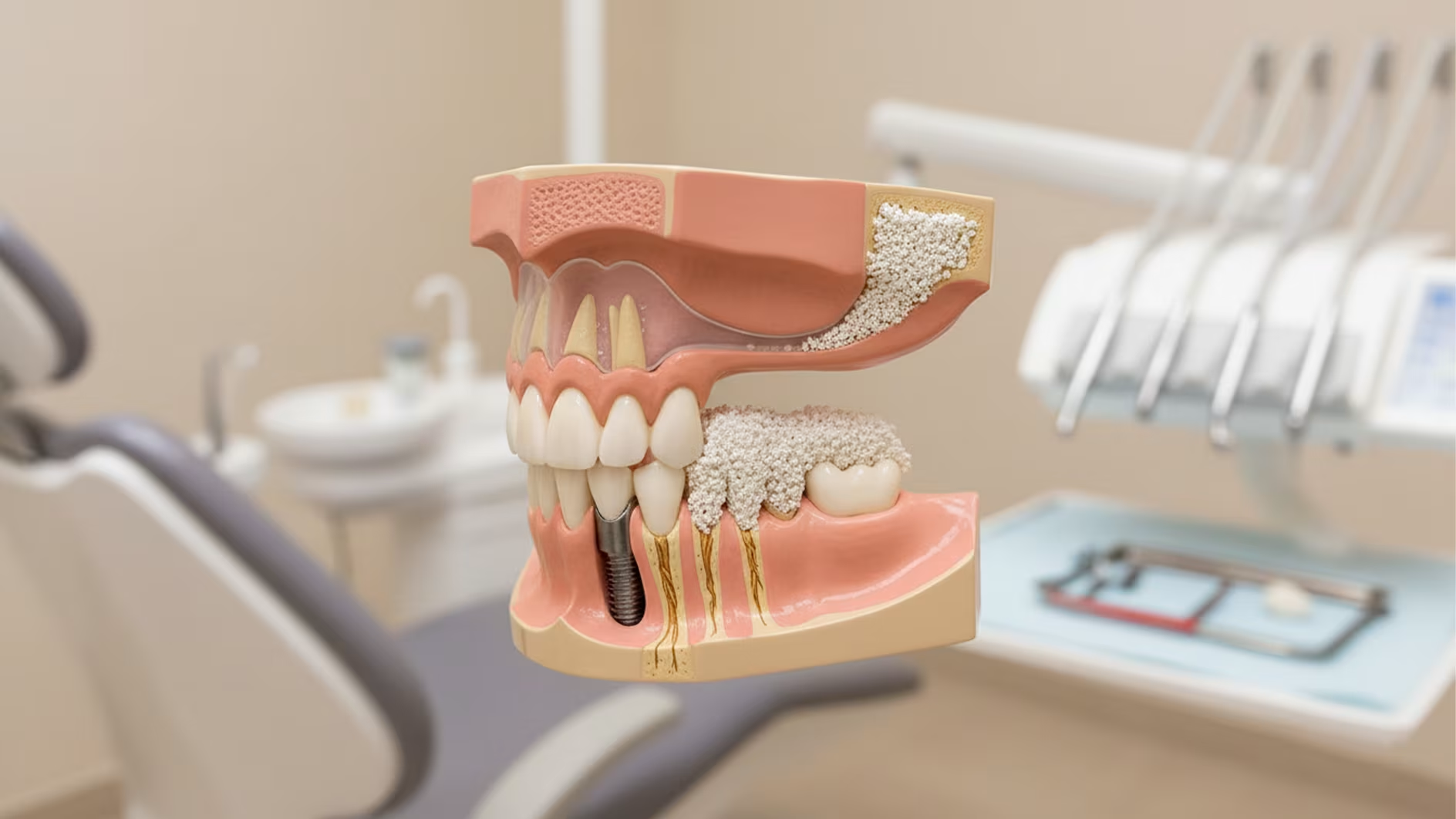
نقش حیاتی ترمیم نهایی و روکش در عصب کشی چیست؟
دندان عصبکشی شده، به دلیل آسیب اولیه و دستکاری دندانپزشکی، بهویژه در اثر برداشتن بخش زیادی از ساختار تاج، شکنندهتر و سستتر میشود. همچنین، با قطع جریان خون، دندان حالت انعطافپذیری و آب طبیعی خود را از دست داده و خشکتر میشود، که احتمال شکستگی دندان را در برابر فشار شدید (مانند جویدن خوراکیهای سفت) افزایش میدهد. به همین دلیل پس از اتمام درمان ریشه و پر کردن کانال، مرحله ترمیم تاج دندان آغاز میشود. این مرحله به اندازه خود عصبکشی حیاتی است، چرا که بقای دندان در درازمدت به نحوه ترمیم نهایی بستگی دارد.
چرا دندان عصبکشیشده ضعیف میشود؟
دندان عصبکشی شده، به دلیل آسیب اولیه و دستکاری دندانپزشکی، بهویژه در اثر برداشتن بخش زیادی از ساختار تاج، شکنندهتر و سستتر میشود. همچنین، با قطع جریان خون، دندان حالت انعطافپذیری و آب طبیعی خود را از دست داده و خشکتر میشود، که احتمال شکستگی دندان را در برابر فشار شدید (مانند جویدن خوراکیهای سفت) افزایش میدهد.
تصمیم برای روکش کردن یا پر کردن ساده، بر اساس میزان آسیب و وضعیت تاج دندان تعیین میشود:
-پر کردن ساده(Fillings): در صورتی که ابعاد آسیبدیدگی دندان کم باشد و با مواد ترمیمی بتوان ثبات کافی را به دندان بخشید، نیازی به روکش نیست. این مورد بیشتر در دندانهایی با حفره کوچک یا در دندانهای قدامی دیده میشود.
-روکش کردن(Crown): در اکثر موارد، بهویژه در دندانهای خلفی (آسیاب) که فشار زیادی تحمل میکنند، روکش دندان توصیه میشود. روکش کردن زمانی مناسب است که:
- دیوارههای دندان بهطور قابل توجهی سست و شکننده باشند.
- بخش زیادی از تاج دندان در اثر آسیب اولیه از دست رفته باشد.
- پر کردن معمولی نتواند شکل و عملکرد تاج را به خوبی اصلاح کند.
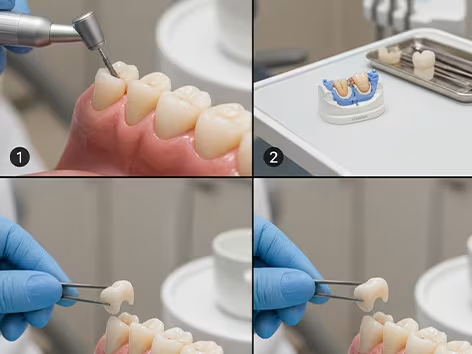
مزیت روکش در این است که مانند یک کلاه محافظ، تمام قسمتهای باقیمانده دندان را میپوشاند، استحکام آن را به شدت بالا میبرد و از شکستگی در اثر فشار جلوگیری میکند.
انتخاب جنس روکش بستگی به محل دندان و بودجه دارد:
- دندانهای قدامی (جلو): روکشهای تمام سرامیک مانند E-max یا زیرکونیا بهترین گزینه هستند، زیرا زیبایی و شفافیت مشابه دندان طبیعی دارند.
- دندانهای خلفی (آسیاب): روکشهای زیرکونیا (به دلیل استحکام بالا)، یا روکشهای فلز-سرامیک گزینههای مناسبتری هستند، زیرا در این ناحیه اولویت بر تحمل فشار بالا است.
آیا عصب کشی دردناک است؟
شاید بزرگترین دلیلی که بیماران از عصبکشی دندان میترسند، درد باشد. این ترس عمدتاً ناشی از تجربیات قدیمی یا داستانهای شنیدهشده است. واقعیت این است که عصبکشی نه تنها دردناک نیست، بلکه خود درمان، راهی برای توقف دردهای شدید قبلی است. تنها ناراحتی که ممکن است بیمار تجربه کند، در حین تزریق اولیه بیحسی است که آن هم در عرض چند ثانیه برطرف میشود.
دندانپزشک در حین پاکسازی، کانالها را تا نوک ریشه تمیز میکند. این تمیزکاری ممکن است باعث تحریک و التهاب خفیف در بافتهای اطراف ریشه و استخوان فک شود. این نوع درد معمولاً پس از ۴۸ تا ۷۲ ساعت به طور قابل توجهی کاهش مییابد و کاملاً طبیعی است. برای مدیریت این ناراحتی موقت، دندانپزشک داروهای مسکن ضدالتهابی مانند ایبوپروفن یا ناپروکسن را تجویز میکند که باید دقیقاً طبق دستورالعمل مصرف شوند. اگر درد پس از گذشت یک هفته همچنان شدید و غیرقابل تحمل بود، باید فوراً به دندانپزشک مراجعه کرد، زیرا ممکن است نشانه باقی ماندن عفونت یا نیاز به تنظیم ترمیم باشد. مطب دندانپزشکی دکتر داود سیدنظری، با ارائه خدمات تخصصی عصب کشی و درمان ریشه، آماده خدمت رسانی به شما عزیزان میباشد.
راهنمای جامع مراقبتهای پس از عصبکشی برای جلوگیری از شکست و عفونت:
موفقیت طولانیمدت درمان ریشه، نه تنها به کیفیت کار دندانپزشک، بلکه به شدت به مراقبتهای دقیق بیمار در دوره پس از عمل بستگی دارد. نادیده گرفتن این نکات میتواند منجر به شکستگی دندان یا عفونت مجدد شود.
الف) مراقبت از دهان و دندان در ۲۴ ساعت اول:
تا زمانی که بیحسی کاملاً از بین نرفته است، از خوردن غذا یا جویدن پرهیز کنید. در این مدت خطر گاز گرفتن لب، زبان یا گونه و ایجاد آسیب جدی وجود دارد. از طرفی با توجه به اهمیت بهداشت، حتما دندانها را شسته و از نخ دندان و دهانشویه استفاده کنید.
ب)اهمیت نصب روکش نهایی:
- خطر شکستگی: بزرگترین خطر برای یک دندان عصبکشیشدهای که روکش نشده، شکستگی عمودی است که میتواند منجر به کشیدن دندان شود.
- اهمیت آببندی: پرکردگی موقت یا پانسمان پس از عصبکشی، نفوذپذیر است. اگر ترمیم نهایی (روکش یا پرکردگی دائمی) به تأخیر بیفتد، باکتریها میتوانند مجدداً به کانالهای ریشه نفوذ کرده و باعث عفونت جدید شوند(Microleakage).
- زمانبندی: معمولاً دندانپزشک یک بازه زمانی مشخص (مانند چند هفته) را برای مراجعه جهت ترمیم نهایی تعیین میکند. تعلل در این مرحله، تمامی زحمات و هزینههای درمان ریشه را به هدر میدهد.
چه زمانی باید سریعا به پزشک مراجعه کنیم؟
در صورت مشاهده هر یک از علائم زیر، لازم است در اسرع وقت به دندانپزشک خود مراجعه کنید:
- درد شدید و افزایشی
- تورم و آبسه جدید
- واکنش آلرژیک
- از دست رفتن ترمیم موقت
- علائم شکستگی
درصد کمی از درمانهای ریشه ممکن است به دلیل پیچیدگی آناتومی کانالها یا عفونت مجدد، با شکست مواجه شوند. در این حالت، دندانپزشک متخصص (آندودنتیست) ممکن است درمان مجدد (Root Canal Retreatment) را توصیه کند. در این پروسه، مواد پرکننده قبلی خارج شده، کانالها مجدداً به دقت تمیز و ضدعفونی میشوند و مجدداً پر میگردند.
پرسش های متداول
آیا دندان عصبکشی شده ممکن است سیاه یا تیره شود؟
بله، در برخی موارد این اتفاق میافتد. دلایل اصلی تیرگی دندان پس از عصبکشی شامل موارد زیر است:
- باقیماندن بافت پالپ مرده: اگر دندانپزشک نتواند تمام بافت عصبی و عروقی را کاملاً از محفظه پالپ خارج کند، بافتهای مرده باقیمانده به مرور تجزیه شده و باعث تغییر رنگ دندان میشوند.
- خونریزی داخل دندان: گاهی اوقات خونریزی کوچک داخلی در طول درمان اتفاق میافتد که باعث نشت رنگدانههای خونی به درون لولههای عاج میشود.
- مواد پرکننده قدیمی: استفاده از برخی مواد پرکننده فلزی یا آمالگام در حفره دسترسی تاج دندان نیز میتواند باعث ایجاد لکههای خاکستری شود.
راهکار: در صورت تیره شدن دندان، میتوان از روشهای زیبایی مانند بلیچینگ داخلی یا نصب روکش برای بازگرداندن زیبایی دندان استفاده کرد.
عصبکشی دندان چند جلسه طول میکشد؟
مدت زمان درمان ریشه به شدت به پیچیدگی و وضعیت دندان بستگی دارد:
- یک جلسه: در اکثر موارد روتین و بدون عفونت شدید، درمان ریشه را میتوان در یک جلسه به پایان رساند.
- دو یا چند جلسه: اگر دندان دارای عفونت شدید، آبسه بزرگ باشد یا آناتومی کانالهای ریشه آن بسیار پیچیده (خمیده یا باریک) باشد، دندانپزشک ممکن است تصمیم بگیرد درمان را در دو یا چند جلسه انجام دهد. در جلسه اول، عفونت خارج شده و دارو داخل کانال قرار میگیرد و در جلسه بعدی، پر کردن نهایی انجام میشود.
آیا دندان عصبکشی شده برای مدت طولانی قابل نگهداری است؟
بله، حتماً. در صورت انجام صحیح درمان ریشه، و مهمتر از آن، نصب به موقع و با کیفیت ترمیم نهایی (روکش)، یک دندان عصبکشی شده میتواند برای تمام عمر در دهان باقی بماند و عملکرد طبیعی خود را داشته باشد. موفقیت طولانیمدت به رعایت نکات بهداشتی فرد و مراجعات منظم دورهای به دندانپزشک نیز بستگی دارد.
تفاوت عصبکشی با درمان ریشه چیست؟
- عصبکشی: یک اصطلاح عامیانه و رایج است که تمرکز بر «کشتن» یا «حذف» عصب داخل دندان دارد.
- درمان ریشه: اصطلاح علمی و دقیق دندانپزشکی است که علاوه بر حذف عصب، بر تمیز کردن کامل، ضدعفونی کردن و آببندی کانالهای ریشه تمرکز دارد. در واقع این دو واژه به یک پروسه درمانی اشاره دارند، اما «درمان ریشه» واژه جامعتر و دقیقتری است.
جمعبندی
درمان ریشه یا عصبکشی دندان، درمانی پیچیده اما حیاتی است که با هدف حفظ سلامت دهان و دندان، از گسترش عفونت جلوگیری کرده و دندان طبیعی شما را برای سالهای طولانی نجات میدهد. این درمان به هیچ وجه ترسناک نیست و با بیحسی کامل انجام میشود.
نکات کلیدی برای به خاطر سپردن:
- اقدام بهموقع: به محض مشاهده علائم (درد خودبهخودی، حساسیت طولانیمدت)، تعلل نکنید. تشخیص زودهنگام، درمان را سادهتر و موفقیتآمیزتر میکند.
- ترمیم نهایی را جدی بگیرید: دندان عصبکشی شده ضعیف است. حتماً در زمان مقرر برای نصب روکش یا ترمیم دائمی مراجعه کنید تا از شکستگی دندان جلوگیری شود.
- بهداشت مستمر: مانند سایر دندانها، دندان عصبکشی شده نیز نیاز به مسواک زدن و نخ دندان کشیدن دقیق دارد تا از پوسیدگی و بیماریهای لثه اطراف آن محافظت شود.
در نهایت، عصبکشی یک فرصت دوم برای دندان شماست تا کارکرد و زیبایی خود را حفظ کند. آن را جدی بگیرید.